北大肿瘤医院提出我国“食管癌前病变精准内镜监测”新方案
2020年9月18日,消化内镜学领域权威期刊Gastrointestinal Endoscopy在线发表了北京大学肿瘤医院柯杨教授课题组题为“Size of Lugol-unstained lesions as a predictor for risk of progression in pre-malignant lesions of the esophagus”的研究报告。这项研究基于柯杨课题组在我国食管癌高发区开展多年的大规模食管癌人群筛查队列,前瞻性评估初始筛查中“内镜下碘染色异常特征”对早期食管癌前病变进展风险的预警作用,首次证明“染色不良区域大小”在食管病变进展风险预警中的关键作用,提出初始筛查后对食管癌前病变进行精准内镜监测的新方案并证明该方案可明确提高筛查工作的整体保护效果,从而填补了该领域的证据空白。该报告第一作者为课题组刘萌飞副研究员和博士研究生周仁,课题组负责人柯杨、何忠虎研究员及美国华盛顿大学NoelS. Weiss教授为共同责任作者。
食管癌是我国传统的高发恶性肿瘤。与西方国家以腺癌为主不同,我国90%以上的食管癌为鳞状细胞癌。几十年来,我国中央及地方有关机构投入大量资源,开展了一系列以“碘染指示下的上消化道内镜检查”为主要手段的食管癌人群早诊早治项目。内镜下“碘染”显色主要依靠碘与糖原间的化学反应。镜检过程中在食管管腔内喷洒碘溶液后,正常食管粘膜可形成均匀的棕黄染色。具有恶变潜能的上皮细胞早期即可出现细胞内糖原的过度消耗,导致形成“片状染色不良区域”,从而起到早期癌前病变的显影和指示作用。大量研究证实,碘染内镜灵敏度高、成本与技术门槛低,因此成为我国当前食管鳞癌筛查的“金标准”技术。
在食管癌人群筛查的具体实践中,一个非常关键的问题就是如何对那些已经具有一定病变但尚未达到临床治疗标准的患者进行科学的内镜复查与动态监测,以在其发展为食管恶性病变之前尽早发现和治疗,这也是食管癌筛查保护效果的重要组成部分。目前,我国所广泛采用的复查监测标准和方案主要依据病理诊断级别确定。具体而言就是“中度和轻度异型增生者每1年和3年进行1次内镜复查,未达异型增生者不推荐内镜复查”。实际工作中,病理诊断依赖于镜下病变区域识别、病变内部异质性、活检的代表性、组织切片的制片染色与病理判读等多个环节,理论上存在低估甚至漏报的可能,从而降低筛查的整体保护效果。柯杨课题组前期基于大规模食管癌人群筛查队列随访发现,中位4.2年的随访期内,如仅靠病理诊断进行内镜监测,将有高达40~50%的食管癌新发病例被遗漏,对食管癌筛查的整体保护效果造成明确的负面影响。
在此基础上,课题组对1058名初始碘染内镜筛查中被发现具有染色不良区域且病理诊断低于“重度异型增生”的受检者进行了中位5.8年的内镜复查与随访,计算校正的食管恶性病变累积发病率并建立多因素模型评估碘染不良特征对进展风险的预警与分层作用。结果显示,在当前标准中并不推荐进行内镜监测的“未达到异型增生级别的病变患者”中,“染色不良区域的大小”可对其进展为食管恶性病变的风险进行高效分层,且剂量效应关系明显。相对于“小面积染色不良(短径≤5 mm)”患者,“中等大小染色不良(短径6-10 mm)”和“大面积染色不良(短径>10mm)”者发生食管恶性病变风险分别增加5.7倍和26.9倍(p-trend <0.001)。两组校正后食管恶性病变累积绝对发病率分别为3.6%和13.2%,这一风险水平甚至高于“小面积染色不良(短径≤5 mm)”的“轻度异型增生”病变患者,而后者在当前单纯依靠病理的监测标准中被要求每3年进行1次内镜复查。
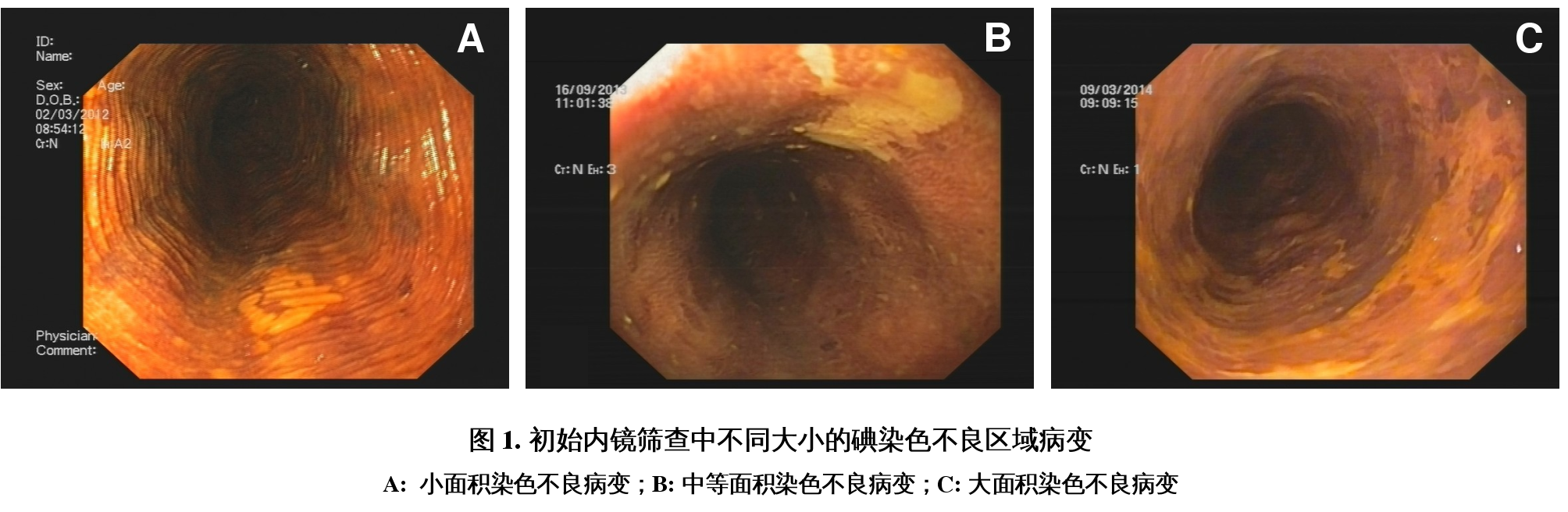
依据上述研究结果,课题组首次提出,应对初始内镜筛查中“未达到异型增生级别的病变患者”联合内镜下碘染色不良情况进行综合风险分级和个体化内镜监测,而不应整体排除在复查计划之外,以提高食管癌早诊早治工作的保护效果并获得更大的卫生经济学价值。该研究还进一步证实,相对于目前方案,这一新的监测方案可使随访期内发生的食管癌病例中因未及时复查而遗漏的病例比例下降65.3%。

柯杨课题组20年来扎根我国食管癌高发区现场,关注我国高发瘤种——食管癌的病因学及精准防治策略研究,建立了多个高规格设计的人群及临床流行病学队列(中国队列共享平台:CCC2020010303、CCC2020010302、CCC2020010301、CCC2020010901)。课题组前期率先开展“评价食管癌筛查效果与卫生经济学价值的随机对照研究(Clinicaltrials:NCT01688908)”[1],并基于该队列构建了首个具有人群应用价值的“食管癌发病风险预测模型”[2]和“食管病变进展风险预测模型”[3],实现了食管癌早诊早治工作中筛查前的高危人群识别和筛查后的个体化内镜监测。他们同时开展多中心临床研究,构建了我国首个“食管癌临床机会性筛查风险预测模型与分级标准”[4],为这一新的筛查模式在我国的建立和推广提供了必要前提。该研究在前期基础上进一步提出了有效易行的“食管病变精准内镜监测新方案”,填补了我国相关指南中这一问题的证据空白,是建设我国自主知识产权的“食管鳞癌精准防治策略”理论架构和证据体系工作中的重要一环。[北大肿瘤医院]

课题组成员
参考文献:
1.He Z, Liu Z, Liu M, Guo C, Xu R, Li F, Liu A, Yang H, Shen L, Wu Q, Duan L, Li X, Zhang C, Pan Y, Cai H, and Ke Y, Efficacy of endoscopic screening for esophageal cancer in China (ESECC): design and preliminary results of a population-based randomised controlled trial. Gut, 2019. 68(2): 198-206.
2.Liu M, Liu Z, Cai H, Guo C, Li X, Zhang C, Wang H, Hang D, Liu F, Deng Q, Yang X, Yuan W, Pan Y, Li J, Zhang C, Shen N, He Z, and Ke Y, A Model To Identify Individuals at High Risk for Esophageal Squamous Cell Carcinoma and Precancerous Lesions in Regions of High Prevalence in China. Clin Gastroenterol Hepatol, 2017. 15(10): 1538-1546.
3.Liu M, Liu Z, Liu F, Guo C, Xu R, Li F, Liu A, Yang H, Zhang S, Shen L, Duan L, Wu Q, Cao C, Pan Y, Liu Y, Li J, Cai H, He Z, and Ke Y, Absence of Iodine Staining Associates With Progression of Esophageal Lesions in a Prospective Endoscopic Surveillance Study in China. Clin Gastroenterol Hepatol, 2020. 18(7): 1626-1635.
4.Liu Z, Guo C, He Y, Chen Y, Ji P, Fang Z, Li F, Tang Y, Chen X, Xiao P, Wang C, Yin W, Guo H, Liu M, Pan Y, Liu F, Liu Y, He Z, and Ke Y, A clinical model predicting the risk of esophageal high-grade lesions in opportunistic screening: a multicenter real-world study in China. Gastrointest Endosc, 2020. 91(6): 1253-1260.


